Quand on a tout essayé, perdre du poids peut relever de l’impossible. Mais, une ultime méthode existe : la chirurgie bariatrique.
Illustration par Quentin Vanroelen (CC BY NC SA)
La bariatrie est une branche de la médecine qui s’intéresse à l’obésité. Cette dernière toucherait 15,9% de la population belge. La tranche de population la plus concernée est celle des 51-64 ans avec 25,3%, avec les hommes principalement touchés. C’est ce qui ressort de l’enquête de santé de 2018 publiée par Sciensano, institut belge de la santé.
Réduction d’estomac
La chirurgie dite bariatrique vise à réduire l’obésité par intervention chirurgicale. S’y retrouvent notamment la « sleeve » et le « by-pass ». La première connait un succès exponentiel tandis que le « by-pass » n’est envisagé qu’en seconde option. Ce sont de derniers recours à l’obésité qui procurent une transition radicale au patient. Un changement de poids, d’alimentation, mais aussi de vie.
La technique de la « sleeve » consiste à retirer 70% de l’estomac pour n’en laisser qu’un tube digestif d’environ 2cm de diamètre. L’organe est alors considérablement réduit, la consommation de nourriture du patient également.

Le « by-pass », lui, consiste à court-circuiter l’estomac et la partie supérieure des intestins. L’estomac est très fortement réduit et se transforme en une petite poche digestive rattachée directement à l’intestin grêle, qui est la partie moyenne des intestins. La sensation de faim est alors fortement diminuée chez les patients.
Un prix et des critères
Dans les cas où aucunes complications ne surviennent après de pareilles interventions, des mois de rééducation alimentaire et parfois de suivis psychologiques sont prescrits.
Si le nombre d’opérations de ce type augmente, elles ne sont pas à prendre à la légère. Benjamin Cadiere est spécialiste en chirurgie digestive au CHU Saint-Pierre à Bruxelles : « La chirurgie bariatrique est toujours le dernier recours. Nous ne prenons en charge que les patients chez qui d’autres méthodes efficaces et non chirurgicales n’ont pas fonctionné. Les patients doivent également remplir d’autres critères ». Cela dépend notamment de leur indice de masse corporelle (IMC).
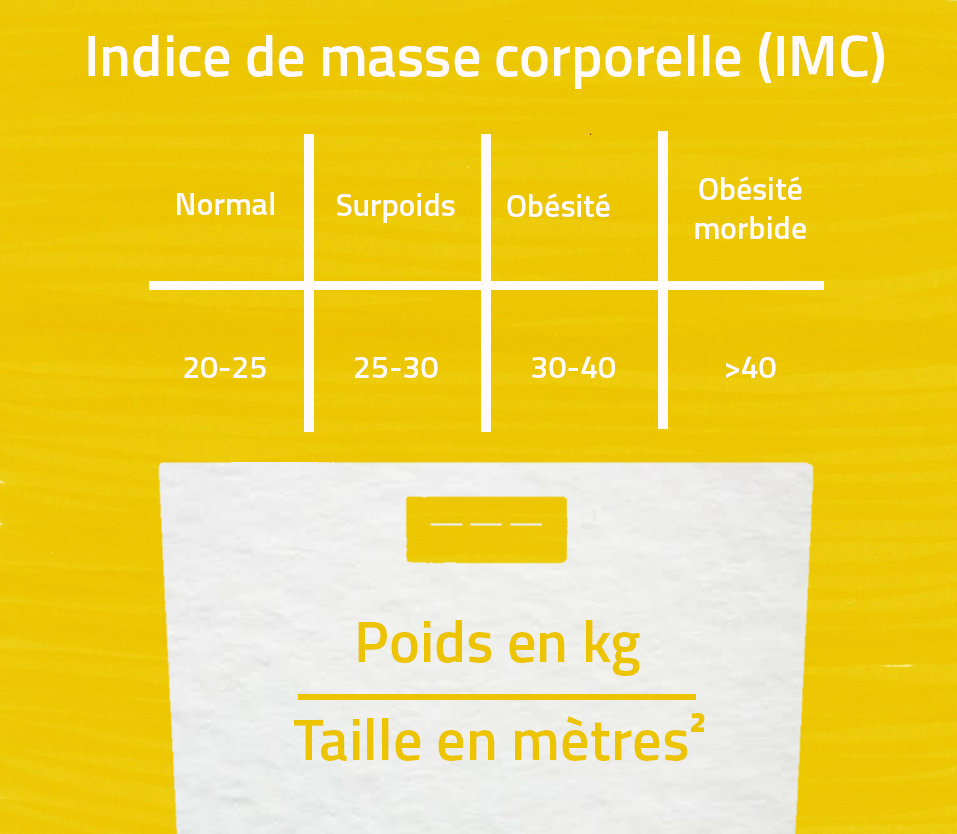
Les individus sujets à ce type d’opération doivent ainsi avoir un IMC supérieur à 40. Ce qui correspond au niveau d’obésité morbide, autrement dit lorsque la graisse se met à remplacer les muscles et menace les fonctions vitales du patient. Seules les personnes qui souffrent de maladies telles que de le diabète, l’hypertension ou l’apnée du sommeil sont susceptibles d’avoir accès à une chirurgie bariatrique avec un IMC un peu plus bas. Si son indice de masse corporelle atteint un niveau correct, le patient devra encore subir plusieurs mois d’examens et d’analyses. Il en va du bon déroulement de l’opération. « Entre le moment où les patients rentrent dans le centre et le moment où ils sont opérés, moins de la moitié sont pris en charge chirurgicalement » affirme le Dr. Cadiere. Le nombre de personnes opérées reste toutefois conséquent, la clinique du chirurgien opère à elle seule environ 400 patients par an.
L’opération a également un prix : environ 8000 €, sans compter les coûts pré-opératoires et le changement de garde robe. Bien que ce type d’opérations soit encore perçu comme « trop esthétique » par une partie du corps médical, le patient peut se faire rembourser jusqu’à 90% du montant, à condition de remplir les critères de sa mutuelle.
Un rythme de vie stricte
Des risques existent également. Les chances de réussite varient en fonction de la clinique. « Ça reste une chirurgie, donc il y a des possibilités de complications telles que les embolies (caillot) ou les fistules (fuite du contenu du tube digestif). Le taux de complication dans les centres de pointe est aux alentours de 0,2 %, mais de 2% au niveau national. Il ne faut pas aller chez n’importe qui », rappelle le Dr. Cadiere. Un suivi permanent du patient est également nécessaire, car, à défaut d’absorber moins bien le sucre et les graisses, l’estomac « sleevé » ou « by-passé » n’absorbe plus correctement les vitamines.
Le syndrome du dumping est également récurrent. Cela signifie que l’estomac ne peut plus assimiler le sucre et d’autres aliments normalement. Le corps cherchera alors par tous les moyens d’extraire ces indésirables et provoquera maux de ventre, vomissements et malaises.
Selon Benjamin Cadiere, 80% des patients retrouvent un poids normal sur une durée observée de 10 ans. De nouveau, tout dépend des cliniques. Mais, l’estomac est un muscle et après plusieurs années, il reprend une forme normale. Ainsi, si la perte de poids a été concluante, il y va du patient de ne pas reprendre de mauvaises habitudes au risque de se retrouver à nouveau en surpoids. Si le taux de consultations pour la « sleeve » ou la « by-pass » est en recrudescence, il ne faut pas considérer l’opération comme un remède miracle. Car une fois les kilos en moins, c’est au patient de maintenir un rythme de vie sain.
Trois récits de transitions
Maité se fera « by-passer » en décembre prochain. Thibault et Gwen ont déjà subi la « sleeve ». Lui il y a tout juste quelque mois et, elle, il y a 8 ans. Ce podcast raconte leur expériences, leur parcours et leur transitions.
Martin Vanroelen.


